68955
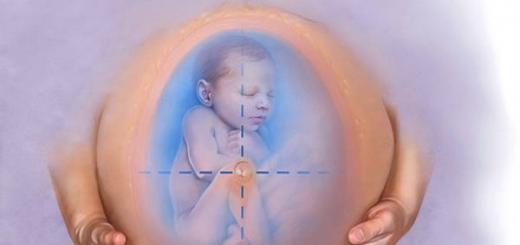
Woda to pierwsza rzecz, z którą zapoznaje się dziecko. Jeszcze w macicy unosi się w płynie zwanym płynem owodniowym. Dowiedz się, jak wygląda płyn owodniowy i jaka jest norma według tygodnia (tabela) ciąży z artykułu.
Dlaczego potrzebny jest płyn owodniowy
Płyn owodniowy jest niezbędny do prawidłowego rozwoju dziecka w łonie matki, jest potrzebny
- ochrona dziecka przed głośnymi dźwiękami i uderzeniami (woda pochłania hałas i działa jak amortyzator);
- utrzymanie komfortowej temperatury (płyn owodniowy ma temperaturę 37 stopni);
- ochrona przed zagrożeniami zewnętrznymi (pęcherz płynu owodniowego jest uszczelniony, co pozwala chronić dziecko przed wpływami zewnętrznymi);
- zapewnienie żywienia dziecku (woda nie pozwala na kurczenie się pęcherza, zapobiegając uciskowi pępowiny);
- swoboda ruchów dziecka (w I-II trymestrze dziecko może swobodnie się poruszać i pływać w płynie owodniowym).
Dziecko zaraz po urodzeniu, opuszczając swoje rodzinne środowisko, doświadcza stresu, który woda pomaga złagodzić. Kiedy więzadło rodne zostaje zmyte z noworodka, relaksuje się. Jest to bardzo ważne w przygotowaniu się do nowego etapu jego życia.
Skład i norma płynu owodniowego
Błony płodowe zaczynają się formować po tym, jak zapłodnione jajo przyczepi się do ściany macicy. Następnie rozpoczyna się złożony proces. Z błon (owodni i kosmówki) tworzy się pęcherz ochronny, w którym znajduje się sterylny płyn. W miarę wzrostu płodu bańka powiększa się.
Płyn owodniowy powstaje w wyniku „wycieku” osocza krwi matki. W późniejszych stadiach samo dziecko, jego płuca i nerki również uczestniczą w wytwarzaniu i odnowie płynu owodniowego.
Płyn owodniowy składa się z wody (97%) z rozpuszczonymi w niej białkami i solami mineralnymi (wapń, sód, chlor). Można w nim znaleźć także komórki skóry, komórki włosów i substancje aromatyczne.
Istnieje opinia, że zapach płynu owodniowego jest podobny do zapachu mleka matki, dlatego noworodek z łatwością może odnaleźć pierś matki, ponieważ wypił w łonie matki płyn podobny do mleka.
Norma i patologie
Normalna ilość płynu owodniowego pod koniec ciąży wynosi 600-1500 ml. Z wielu powodów liczby te mogą mniej więcej odbiegać od normy. Wtedy lekarze mówią o wielowodzie lub małowodziu.
Małowodzie rozpoznaje się, gdy przyszła matka ma mniej niż 500 ml płynu owodniowego. Przyczyną spadku ilości wody jest niedostateczny rozwój endometrium (błony wodnej) lub zmniejszenie jego zdolności wydzielniczej. Wśród innych przyczyn powodujących patologię nazywane są
- nieprawidłowości w rozwoju układu moczowo-płciowego dziecka;
- nadciśnienie matki;
- choroby zapalne kobiet;
- zaburzenia metaboliczne, otyłość;
- niewydolność płodu i łożyska.
Małowodzie u jednego płodu podczas noszenia bliźniąt tłumaczy się nierównomiernym rozmieszczeniem krwi w łożysku.
W przypadku małowodzia obserwuje się silny ból brzucha, bolesne ruchy dziecka, macicę zmniejsza się, a wielkość jej dna nie odpowiada wiekowi ciążowemu.
W przypadku wielowodzie zwiększa się funkcja wydzielnicza błony wodnej. Wielowodzie może wynikać z:
- cukrzyca, choroby zakaźne i wirusowe matki;
- choroby serca, choroby nerek;
- niezgodność czynnika Rh krwi matki i dziecka;
- ciąża mnoga (wielowodzie u jednego płodu, małowodzie u drugiego);
- choroby łożyska.
Objawy wielowodzia to uczucie ciężkości w jamie brzusznej, obrzęk nóg, trudności w oddychaniu i krążeniu krwi, a ruchy dziecka stają się zbyt aktywne.
Małowodzie i wielowodzie są niebezpiecznymi patologiami. Aby je wyeliminować, wymagana jest pomoc specjalisty. Przy najmniejszym podejrzeniu należy skonsultować się z lekarzem. 
Odchylenia w kolorze płynu owodniowego
Zwykle płyn owodniowy jest bezbarwny i przezroczysty. Konsystencją przypomina wodę i nie ma zapachu. Najczęściej przyszłe matki obawiają się zmian w kolorze płynu owodniowego.
Kolor płynu owodniowego można ocenić podczas jego wypływu, który ma miejsce podczas porodu. W większości przypadków, jeśli ciąża jest donoszona, wody są przejrzyste lub mętnożółte. To jest ich normalny kolor i nie jest niebezpieczny. Zadaniem kobiety po odwodnieniu jest dotarcie do szpitala położniczego w ciągu 2-3 godzin.
Płyn owodniowy może mieć inny kolor.
- Czerwone nakrapiane. Niewielką domieszkę krwi w płynie o normalnym kolorze (jasno-żółtym) uważa się za normalne, ponieważ wskazuje na rozszerzenie szyjki macicy.
- Zielony kolor. Pierwotne odchody dziecka powodują, że woda staje się zielonkawa lub bagnista. Dziecko doświadcza głodu tlenu, połykanie takiej wody jest niebezpieczne dla rozwoju zapalenia płuc u dziecka.
- Czerwony. Niebezpieczny kolor wskazuje na krwawienie wewnętrzne u matki lub płodu. Najlepszą decyzją jest przyjęcie pozycji poziomej i pilne wezwanie karetki.
- Ciemny brąz. Kolor ten wskazuje na śmierć płodu, należy natychmiast skonsultować się z lekarzem.
Jeśli zmieni się kolor płynu owodniowego, matka i dziecko mogą być w niebezpieczeństwie. Dlatego lepiej nie udawać się samodzielnie do szpitala położniczego, należy wezwać pogotowie i zgłosić kolor wody.
Metody badań wody
Obecnie istnieje kilka sposobów uzyskania informacji o stanie płynu owodniowego przed rozpoczęciem porodu. Wszystkie metody dzielimy na inwazyjne (wymagające bezpośredniego pobrania materiału) i nieinwazyjne (nie wymagające penetracji jamy macicy).
Jedyną nieinwazyjną metodą jest ultradźwięki. Badanie to może dostarczyć informacji na temat ilości płynu owodniowego i pozwala zdiagnozować małowodzie lub wielowodzie.
Inne metody badawcze (inwazyjne) wiążą się z dużym ryzykiem, dlatego przeprowadza się je przy poważnych wskazaniach.
- Amnioskopia. Badanie płynu owodniowego za pomocą amnioskopu. To urządzenie to rurka z urządzeniem oświetleniowym na końcu. Badanie przyszłej matki przeprowadza się na fotelu ginekologicznym poprzez wprowadzenie urządzenia do szyjki macicy. Lekarz zwraca uwagę na kolor i konsystencję wody. Badanie możliwe jest po 37. tygodniu ciąży, jeśli istnieje podejrzenie niedotlenienia płodu lub konfliktu rezusowego.
- Amniocenteza. W przeciwieństwie do amnioskopii, amniopunkcję wykonuje się po 16 tygodniu ciąży, kiedy objętość płynu osiąga 150 ml. Do jamy owodniowej wprowadza się igłę pod kontrolą USG i pobiera się niewielką ilość płynu. Do wykonania amniopunkcji potrzebne są poważne wskazania: podejrzenie chorób genetycznych lub infekcji wewnątrzmacicznej, konflikt Rh, niedostateczny dopływ tlenu, przewlekłe choroby matki.
Inwazyjne metody diagnostyczne wiążą się z ryzykiem poronienia, przedwczesnego pęknięcia płynu owodniowego, poronień i przedwczesnego odklejenia się łożyska. Tylko lekarz może przepisać tę procedurę.
Normy płynu owodniowego według tygodnia ciąży
W miarę postępu ciąży zwiększa się ilość płynu owodniowego. Przybliżone obliczenia wyglądają następująco:
- 30 ml w 10-11 tygodniu;
- 100 ml na 13-14;
- 400 ml w 17-20;
- 1200ml dla 36-38;
- 600-800 na kilka dni przed porodem.
Ilość płynu owodniowego jest indywidualna dla każdej przyszłej mamy, podane wyliczenia mają charakter przybliżony, dlatego lekarze nie przeliczają ilości płynu owodniowego w mililitrach, posługując się definicją „wskaźnika płynu owodniowego”. Mierzy się go za pomocą urządzenia ultradźwiękowego począwszy od 16 tygodnia. Normy wyglądają następująco:
- 73-201 mm (średnio 121) w 16 tygodniu;
- 77-211 (127) w 17;
- 80-220 (133) o 18;
- 83-230 (137) o godz. 19;
- 86-230 (143) o 20;
- 88-233 (143) w 21;
- 89-235 (145) o godz. 22;
- 90-237 (146) w 23;
- 90-238 (147) w 24;
- 89-240 (147) w 25;
- 89-242 (147) w 26;
- 85-245 (156) w 27;
- 86-249 (146) w 28;
- 84-254 (145) w 29;
- 82-258 (145) w wieku 30 lat;
- 79-263 (144) w 31;
- 77-269 (144) w 32;
- 74-274 (143) w 33;
- 72-278 (142) w 34;
- 70-279 (140) w 35;
- 68-279 (138) w 36;
- 66-275 (135) w 37;
- 65-269 (132) w 38;
- 64-255 (127) w 39;
- 63-240 (123) na 40;
- 63-216 (116) w 41;
- 63-192 (110) w 42.
Liczby te można zobaczyć w karcie lekarskiej, w nawiasach podano średnie wartości dla każdego etapu ciąży. Tylko lekarz może poprawnie odszyfrować dane, ponieważ normy wskaźnika płynu owodniowego zależą od indywidualnych cech organizmu.
Wyciek płynu owodniowego
Możesz określić wyciek płynu owodniowego w domu. Jest do tego specjalna podkładka testowa. Metoda jest dość popularna, ale taka uszczelka jest dość droga (400-600 rubli), a wynik nie zawsze jest niezawodny. Zatem nie tylko wyciek wody, ale także choroby zapalne mogą dać pozytywny wynik.
Dokładny wynik można uzyskać w szpitalu położniczym po zbadaniu wypisu.
Najbardziej informatywną metodą określenia wycieku wody jest amniopunkcja. Za pomocą igły wstrzykuje się bezpieczny barwnik do worka owodniowego, a do pochwy kobiety ciężarnej wprowadza się tampon. Zabarwienie wymazu ujawni wyciek płynu owodniowego. Metodę tę stosuje się w szczególnych przypadkach, gdy życie dziecka jest zagrożone.
Ciąża to okres nie tylko radosny, ale i niespokojny, nie zawsze przebiegający spokojnie. Przyszłe matki często borykają się z wieloma różnymi komplikacjami. Niektóre z nich powodują jedynie niewielki dyskomfort i ustępują samoistnie, inne zaś mogą prowadzić do poważnych konsekwencji i wymagać natychmiastowej pomocy lekarskiej. Jednym z tych powikłań jest wyciek płynu owodniowego.
Zdjęcie: Shutterstock
Ginekologia
położnik-ginekolog w sieci ośrodków rozrodu i genetyki Nova Clinic
Przyczyny wycieku płynu owodniowego mogą być bardzo różne. Najczęściej uwolnienie płynu owodniowego jest spowodowane jakimś procesem zapalnym w organizmie.
Wyciek może być również spowodowany niewydolnością cieśniowo-szyjną, nieprawidłowościami anatomicznymi w budowie macicy, urazem brzucha i wieloma innymi czynnikami. Czasami nie da się ustalić dokładnej przyczyny.”
Zdaniem naszego eksperta wyciek płynu owodniowego jest bardzo niebezpieczny, gdyż wiąże się z dużym ryzykiem urodzenia martwego dziecka, śmierci w okresie okołoporodowym, a także rozwoju różnych chorób u noworodków.
„Dalsza taktyka prowadzenia ciąży w przypadku wycieku płynu owodniowego w dużej mierze zależy od okresu. Im jest ona wyższa, tym lepsze rokowanie – dodaje lekarz.
Rola płynu owodniowego
Po pierwsze, płyn owodniowy (płyn owodniowy) wypełnia worek owodniowy, tworząc komfortowe i bezpieczne środowisko dla rozwijającego się płodu przez cały okres ciąży. Dzięki płynowi owodniowemu płód może poruszać się swobodnie i aktywnie, a woda łagodzi jego ruchy, chroniąc matkę przed nagłymi wstrząsami.
Po drugie, wody tworzą rodzaj bariery amortyzującej, która chroni dziecko przed wpływami zewnętrznymi i uciskiem przez ściany macicy.
Zdjęcie: JGI/Jamie Grill/Getty Images
Dodatkowo sterylny płyn owodniowy uczestniczy w procesach odżywiania dziecka i nie pozwala na przedostanie się do pęcherza płodu organizmów chorobotwórczych ze środowiska zewnętrznego. Wody odnawiane są co kilka godzin, przy jednoczesnym zachowaniu optymalnego składu chemicznego.
Pod koniec ciąży objętość płynu owodniowego osiąga 1,5 litra. Zwykle błony płodowe pękają i woda wydziela się podczas pierwszego etapu porodu, co najmniej w 38 tygodniu ciąży. U 10–15 procent kobiet w ciąży integralność worka owodniowego zostaje naruszona na długo przed terminem porodu, co może prowadzić do poważnych konsekwencji dla matki i dziecka.
Objawy i diagnoza
Masywny wypływ wody trudno pomylić z czymś innym, ponieważ jednocześnie wylewa się dużą ilość cieczy. Jednak w niektórych przypadkach dochodzi do ukrytego pęknięcia pęcherza płodowego, błona pęka w jej górnej lub bocznej części i może wyciekać woda w niewielkich ilościach. Czasami kobieta przez długi czas nie zauważa wycieku.
Główną oznaką wycieku płynu owodniowego jest wodnista wydzielina, która nasila się pod wpływem stresu fizycznego i zmian pozycji ciała.
Czasami, szczególnie w późnej ciąży, wyciek można łatwo pomylić z normalną wydzieliną z pochwy, która pod koniec ciąży może stać się cięższa i cieńsza niż zwykle. Często zdarza się również, że wyciek wody mylony jest z nietrzymaniem moczu – powiększona macica powoduje ucisk na pęcherz, a podczas wysiłku fizycznego, śmiechu czy gwałtownych ruchów może dojść do mimowolnego wypuszczenia moczu w niewielkich ilościach.
Zdjęcie: AntonioGuillem/iStock/Getty Images PlusGetty Images
Jeśli woda wycieka w dużych ilościach, brzuch kobiety w ciąży może zmniejszyć swoją objętość, a czasami może wystąpić również zmniejszenie wysokości dna macicy.
Ze względu na to, że płyn owodniowy jest bezbarwny i nie ma specyficznego zapachu, drobny wyciek może przez długi czas pozostać niezauważony i nawet lekarz nie zawsze jest w stanie rozpoznać problem. Do diagnozy w tym przypadku zalecane są specjalne testy. Najczęściej jest to analiza cytologiczna wymazu z tylnego sklepienia pochwy, mająca na celu określenie obecności elementów płynu owodniowego w wydzielinie z pochwy.
W przypadku nadmiernego wycieku pouczające mogą być metody diagnostyczne, takie jak rutynowe badanie pochwy i test kaszlowy (stres fizyczny, gdy kaszel powoduje zwiększony wyciek).
Jeżeli inne metody nie dają dokładnego wyniku, w przypadkach, gdy stan kobiety ciężarnej budzi obawy o jej życie i zdrowie płodu, stosuje się metodę amniopunkcji – w tym przypadku do jamy ustnej wstrzykuje się bezpieczny, nietoksyczny barwnik worka owodniowego i do pochwy pacjentki wprowadza się czysty tampon.
Zabarwienie tamponu na 100% wskazuje na wyciek wody, ale metoda amniopunkcji sama w sobie jest niebezpieczna, ponieważ podczas jej stosowania należy przerwać integralność błony worka owodniowego.
Zdjęcie Tetra Images – Jamie Grill/Brand X Pictures/Getty Images
Kobieta rzadko samodzielnie ustala, czy wycieka płyn owodniowy. Jeśli pojawią się podejrzenia, najłatwiejszym sposobem ich potwierdzenia lub obalenia jest metoda „czystej pieluchy”. Aby to zrobić, kobieta w ciąży musi po całkowitym opróżnieniu pęcherza i dokładnym umyciu się po prostu wytrzeć się do sucha i położyć się na czystej, suchej pieluszce na 30–60 minut. Jeśli po tym na pieluszce pojawi się mokra plama, należy natychmiast zwrócić się o pomoc lekarską.
Istnieją również specjalne testy, które pozwalają z dużym prawdopodobieństwem określić wyciek wody w domu. Test składa się z wacika, butelki z odczynnikiem i paska testowego. Tampon wprowadza się na chwilę do pochwy, a następnie umieszcza w butelce z roztworem. Następnie należy opuścić pasek testowy do butelki, na którym pojawią się linie wskazujące na pęknięcie membran lub ich brak.
Jeden pasek oznacza brak luki, dwa potwierdzają ten fakt
Przyczyny i skutki wycieku płynu owodniowego
Przyczyny pęknięć błon są zwykle następujące:
- Choroby zapalne i zakaźne narządów miednicy, powodujące, że błony worka owodniowego stają się cieńsze i tracą elastyczność. Mogą to być tak powszechne choroby, jak zapalenie jelita grubego lub zapalenie szyjki macicy
- Niewydolność cieśniowo-szyjna. Jeśli szyjka macicy nie zamknie się całkowicie, worek owodniowy może wystawać do kanału szyjki macicy. W tym stanie łatwo może ulec zakażeniu i uszkodzeniu.
- Ciąża mnoga. W tym przypadku ściany macicy i błony pęcherza płodowego są poddawane dużemu obciążeniu
- Anomalie rozwojowe, łagodne lub złośliwe formacje macicy
- Znaczący wysiłek fizyczny, przemoc fizyczna, uraz brzucha
Wyciek płynu owodniowego jest poważnym powikłaniem ciąży, wymagającym natychmiastowej pomocy lekarskiej i hospitalizacji. Faktem jest, że naruszenie integralności pęcherza grozi przedwczesnym początkiem porodu i infekcją płodu - dziecko, niechronione szczelnym pęcherzem i barierą płynu owodniowego, jest bezbronne przed infekcjami.
Płyn owodniowy staje się naturalnym środowiskiem płodu przez cały okres jego rozwoju wewnątrzmacicznego. W normalnych warunkach to biologicznie aktywne płynne podłoże opuszcza organizm na krótko przed urodzeniem.
W obecności różnego rodzaju patologii i chorób płyn owodniowy może spłynąć wcześniej niż normalnie. Ważne jest, aby móc w porę określić fakt wypływu płynu owodniowego i wiedzieć, jak się zachować w takich sytuacjach.
Funkcje płynu owodniowego
Płyn owodniowy zapewnia żywotną aktywność płodu jako całości. Wśród ich głównych funkcji można wyróżnić następujące postanowienia:
1. Żywienie rozwijającego się dziecka. Płyn owodniowy zawiera szereg składników odżywczych niezbędnych do prawidłowego rozwoju płodu.
2. Utrzymanie wymaganego ciśnienia i temperatury na stabilnym poziomie.
3. Ochrona dziecka przed niekorzystnymi wpływami. Dzięki płynowi owodniowemu zmniejsza się intensywność różnych nacisków zewnętrznych, wstrząsów itp.
4. Ochrona przed procesami zakaźnymi.
5. Stworzenie warunków do swobodnego poruszania się dziecka.
6. Ochrona przed nadmiernym hałasem.
Zwykle wody wewnątrzmaciczne ustępują, gdy rozpoczyna się regularny poród, a szyjka macicy jest lekko rozszerzona.
Wyciek płynu owodniowego w różnych okresach ciąży
Im szybciej woda odejdzie, tym bardziej jest niebezpieczna dla rozwijającego się dziecka.
Do 20 tygodni
Głównymi przyczynami oddawania wody we wczesnych stadiach ciąży są:
- infekcja płodu;
- rozwój procesu zapalnego - zapalenie błon płodowych.
Nie ma jednego algorytmu postępowania w przypadku odstania wody na tym etapie ciąży. W większości przypadków lekarze zalecają przerwanie ciąży. Jeśli uda się uratować dziecko, z dużym prawdopodobieństwem urodzi się z wieloma patologiami, m.in.:
- ślepota;
- porażenie mózgowe;
- brak słuchu;
- ciężka niewydolność oddechowa.
W takich sytuacjach lekarze przepisują szczegółowe badanie, którego wyniki wyciągają wniosek o możliwości przedłużenia ciąży i istniejącym ryzyku dla płodu.
W 25-27 tygodniu
To także sytuacja niekorzystna i bardzo niebezpieczna. Najczęstszą przyczyną wycieku wody w tym okresie ciąży są infekcje układu moczowo-płciowego.
Nie ma jednolitego algorytmu działań. W większości sytuacji nie ma potrzeby myśleć o korzystnym dla dziecka wyniku. Nawet jeśli takie dzieci przeżyją, wyrosną na głęboko niepełnosprawne. Lekarz informuje rodziców indywidualnie o możliwych scenariuszach na podstawie wyników badań.
W 38-40 tygodniu
Sytuacja nie jest tak niebezpieczna jak na wcześniejszych etapach, ale też bardzo nieprzyjemna. Najczęściej w celu utrzymania ciąży stosuje się leczenie wyczekujące. Zadaniem lekarza jest ustalenie maksymalnego dopuszczalnego czasu oczekiwania i znalezienie najbezpieczniejszej metody porodu.
Zatem im szybciej woda zacznie pękać, tym większe prawdopodobieństwo powikłań.
Przyczyny wycieku wody
Wczesne odejście wód wewnątrzmacicznych wiąże się z wieloma szkodliwymi czynnikami wpływającymi na organizm płodu i kobiety.
Najczęstszą przyczyną jest infekcja dróg moczowych. Pod jego wpływem dochodzi do wielu zmian patologicznych.
Wyciek cieczy może być również spowodowany:
- procesy zapalne i infekcje w obszarze macicy, pochwy, szyjki macicy i worka owodniowego;
- cieśniowo-szyjny niewydolność;
- zaburzenia równowagi hormonalnej, w tym hiperandrogenizm. Z tego powodu może rozwinąć się wiele innych patologii.
Czynniki ryzyka wycieku płynu owodniowego
Wyciek płynu owodniowego może być spowodowany różnymi czynnikami. Do najczęstszych należą:
- Choroba zakaźna.
- Kontuzje.
- Dużo i mało wody.
- Brak równowagi hormonalnej.
- Nieostrożny stosunek seksualny.
- Upadki i inne zewnętrzne urazy brzucha.
Dlaczego wyciek płynu owodniowego jest niebezpieczny?
Najważniejsze jest, aby wykryć problem w odpowiednim czasie i podjąć działania w celu jego wyeliminowania.
Niebezpieczeństwo wycieku płynu zależy bezpośrednio od okresu, w którym nastąpiło. Po 36 tygodniu ciąży, choć zjawisko to nie jest uważane za normalne, nie stanowi jednak nadmiernego zagrożenia dla dziecka.
Najważniejsze jest, aby wykryć problem w odpowiednim czasie i podjąć niezbędne środki. Zwykle lekarze po prostu sztucznie wywołują poród lub stosują inne metody porodu.
Jeśli pacjentka trafi do szpitala na czas, a jej jama macicy nie jest zakażona, lekarze starają się maksymalnie przedłużyć ciążę, stosując wspomnianą wcześniej taktykę wyczekiwania.
Znacznie bardziej niebezpieczny jest wyciek płynu na wczesnym etapie, około 20-25 tygodni. Ale nawet w takich okolicznościach to odchylenie nie jest obowiązkowym wskaźnikiem natychmiastowego przerwania ciąży.
Jeśli w odpowiednim czasie zwrócisz się o pomoc lekarską, zastosowanie terapii tokolitycznej, antybiotyków i leżenie w łóżku może znacznie poprawić sytuację.
Problem polega na tym, że wielu pacjentów nie zgłasza się natychmiast do lekarza, jeśli na wczesnym etapie wyciekają płyny. Zwykle trafiają do szpitala z już rozwiniętymi infekcjami i innymi powikłaniami, a czasami nawet z martwym płodem. W takich sytuacjach ciąża zostaje przerwana, a kobiecie przepisywany jest cykl leczenia.
Tak więc, nawet jeśli woda nie zacznie pękać w wyznaczonym terminie, istnieje możliwość utrzymania ciąży.
Najważniejsze jest, aby wykryć problem w odpowiednim czasie i podjąć działania w celu jego wyeliminowania.
Objawy i oznaki wycieku
 Samodzielne określenie wycieku płynu jest dość trudne. Główne znaki są następujące:
Samodzielne określenie wycieku płynu jest dość trudne. Główne znaki są następujące:
- zwiększenie objętości płynu uwalnianego z pochwy podczas zmiany pozycji ciała lub wykonywania ruchów;
- jeśli nastąpi znaczne pęknięcie worka owodniowego, ciecz zaczyna dosłownie płynąć. Kobieta w ciąży nie jest w stanie kontrolować przepływu nawet przy silnym napięciu mięśni miednicy;
- Jeżeli pęcherzyk lekko pęknie, wyciek wody można potwierdzić jedynie po przejściu odpowiednich testów. Istnieją również testy domowe.
Zapoznaj się z dostępnymi metodami medycznego i samodzielnego określenia obecności wycieku płynu owodniowego, opisanymi poniżej.
Metody wykrywania wycieku płynu owodniowego
O zasadności zastosowania określonej metody medycznej decyduje specjalista, biorąc pod uwagę warunki konkretnej sytuacji.
Badanie ginekologiczne
Niezwykle mało informacyjna, ale wciąż szeroko stosowana metoda. Podczas badania lekarz odkrywa przezroczysty płyn w okolicy tylnego sklepienia pochwy. Pacjent proszony jest o kaszel. Jeśli wykryty płyn jest płynem owodniowym, zacznie wyciekać z kanału szyjki macicy.
Główną wadą jest to, że podczas takiego badania płyn owodniowy można pomylić z nasieniem, moczem, naturalnymi wydzielinami i innymi płynami.
Mikroskopia rozmazowa
Również nie jest to najbardziej niezawodna metoda. Pobiera się rozmaz płynu i umieszcza na szklanym szkiełku. Po wyschnięciu płyn krystalizuje i tworzy na szkle wzór przypominający liście paproci.
Główną wadą jest to, że podobny wzór pojawia się w obecności zanieczyszczeń plemników w rozmazie.
Aminotest
 Używany najczęściej. Jest uważana za jedną z najskuteczniejszych metod określania pęknięcia błon.
Używany najczęściej. Jest uważana za jedną z najskuteczniejszych metod określania pęknięcia błon.
Na powierzchni brzucha pacjenta wykonuje się nakłucie w celu wstrzyknięcia roztworu indygokarminy. Po pół godzinie do pochwy wprowadza się wacik. Jeśli zabrudzi, oznacza to wyciek.
Metoda jest dokładna, ale droga i bolesna. Główną wadą jest możliwość rozwoju infekcji, krwawienia i innych problemów, które mogą mieć wpływ na prawidłowy przebieg ciąży, a nawet doprowadzić do jej zakończenia. Ciężkie powikłania występują u około 1 na 250-300 przypadków.
Badanie cytologiczne
Jedna z najprostszych metod diagnostycznych. Pobiera się rozmaz z obszaru tylnego sklepienia pochwy. Jeśli integralność błon owodniowych zostanie uszkodzona, w rozmazie zostaną wykryte elementy wody.
Istnieją sposoby na samodzielne wykrycie wycieku płynu wewnątrzmacicznego.
Test suchego arkusza
Najprostszy i najczęstszy test. Pozwala odróżnić płyn owodniowy od prostych wydzielin, których objętość zwiększa się pod koniec ciąży.
Sekwencja działań jest następująca:
- kobieta w ciąży idzie do toalety;
- umyty i wysuszony;
- leży na suchym prześcieradle ( sprawdzi się również pielucha lub kawałek innej czystej i suchej ściereczki);
- czeka około 15 minut.
Jeśli w określonym czasie na arkuszu pojawią się mokre ślady, oznacza to wyciek wody.
W takiej sytuacji należy natychmiast wezwać pogotowie.
NAJBARDZIEJ amnio
 Nowoczesna metoda domowego wykrywania wycieku płynu wewnątrzmacicznego. Dzięki temu badaniu można odróżnić płyn wewnątrzmaciczny od moczu i wydzieliny z pochwy.
Nowoczesna metoda domowego wykrywania wycieku płynu wewnątrzmacicznego. Dzięki temu badaniu można odróżnić płyn wewnątrzmaciczny od moczu i wydzieliny z pochwy.
Test wyposażony jest w specjalny wskaźnik kolorymetryczny w kolorze żółtym. Podczas interakcji ze środowiskiem o wysokim pH wskaźnik staje się zielono-niebieskawy. W normalnych warunkach pH pochwy nie przekracza 4,5. Podobny wskaźnik dla płynu owodniowego wynosi około 7. Wskaźnik zmienia kolor w kontakcie z cieczami, których pH przekracza 5,5.
Test okazuje się dość dokładny. Jednocześnie jest niezwykle łatwy w obsłudze. Sprawdzenie przeprowadza się w następujący sposób:
1. Test wyjmujemy z opakowania foliowego. Ważne jest, aby ręce były czyste i suche.
2. Podpaskę przykleja się do bielizny tak, aby żółty wskaźnik znajdował się naprzeciwko wejścia do pochwy. Test można pozostawić na 12 godzin, tak jak zwykłą podkładkę. Można go również zdjąć wcześniej, przy pierwszym odczuciu wycieku wody.
3. Po pojawieniu się uczucia wycieku lub po upływie 12 godzin test wyjmuje się z bielizny.
4. Sprawdzany jest kolor wskaźnika. Jeśli zmieniło się na niebieskawo-zielony należy zwrócić się o pomoc lekarską.
Test jest nie tylko łatwy w użyciu i dokładny, ale także stosunkowo niedrogi. Średni koszt to około 350-400 rubli. Produkt cieszy się dużą popularnością, dlatego można go kupić niemal w każdej aptece.
Jak odróżnić płyn wewnątrzmaciczny od moczu i wydzieliny
Często kobiety w ciąży błędnie identyfikują wyciek płynu, myląc go z moczem i zwykłą wydzieliną z pochwy, której objętość może znacznie wzrosnąć pod koniec ciąży.
Metody niezależnego określania wycieku podano w poprzedniej sekcji. Ogólnie rzecz biorąc, niezwykle trudno jest odróżnić płyn owodniowy od wydzieliny z pochwy i moczu bez pomocy lekarza. Dlatego jeśli podejrzewasz taki problem, natychmiast udaj się do szpitala i postępuj zgodnie z zaleceniami lekarza.
Co zrobić w przypadku wykrycia przedwczesnego wycieku płynu płodowego?
Rozlanie płynu wskazuje na uszkodzenie błon owocowych. To, jak już wspomniano, może prowadzić do wyjątkowo niekorzystnych konsekwencji.
Jeśli problem zostanie wykryty w domu, należy natychmiast skonsultować się z lekarzem, a jeszcze lepiej wezwać pogotowie.
Jeśli lekarz wykryje problem, zaleci leczenie i wyda zalecenia zgodnie z charakterystyką konkretnej sytuacji.
Leczenie wycieku płynu owodniowego
 Kolejność leczenia jest ustalana zgodnie z czasem trwania i charakterystyką sytuacji.
Kolejność leczenia jest ustalana zgodnie z czasem trwania i charakterystyką sytuacji.
W większości sytuacji nie można utrzymać ciąży trwającej krócej niż 20-22 tygodnie.
Jeśli płyn zacznie znikać po 20-22 tygodniach, lekarze dokładają wszelkich starań, aby utrzymać ciążę. Jak zauważono, główną metodą jest to podejście polegające na wyczekiwaniu i zobaczeniu. Ma na celu przedłużenie ciąży, tak aby dziecko miało maksymalne szanse na urodzenie się w terminie i w zdrowiu.
Aby zapobiec przedwczesnemu porodowi, lekarze zwykle przepisują pacjentowi tokolityki.
Regularnie sprawdzana jest ilość i jakość uwalnianej wody. Co cztery godziny pielęgniarka zmienia pieluchę. Wysiew wydzieliny z pochwy odbywa się co 5 dni. Stan płodu sprawdza się za pomocą kardiotokografii.
Jeśli problem pojawi się przed 34 tygodniem ciąży, można przepisać dodatkowe glikokortykosteroidy. Stosowane są w celu zapobiegania rozwojowi syndrom cierpienia Dziecko ma.
Jeśli nie można było zapobiec wystąpieniu zapalenia błon płodowych lub wykryto pogorszenie stanu płodu, lekarz może przepisać antybiotyki. Dokonany zostanie również wybór sposobu dostawy odpowiedniego w konkretnej sytuacji.
W przypadku wypływu płynów w czasie ciąży donoszonej, bez skurczów, lekarz może zalecić indukcję porodu lub leczenie wyczekujące do czasu naturalnego porodu. Najczęstszą stymulacją jest oksytocyna. Pozwala kobiecie w ciąży szybciej wejść w poród.
Zapobieganie wyciekaniu płynu owodniowego
Aby zapobiec przedwczesnemu pęknięciu płynu owodniowego, lekarze zalecają:
- wyeliminować wszelkie ogniska infekcji. Należą do nich choroby układu moczowo-płciowego, odmiedniczkowe zapalenie nerek, choroby zębów, zapalenie migdałków i inne problemy;
- leczyć w odpowiednim czasie cieśniowo-szyjny awaria;
- podjąć działania w celu wyeliminowania ryzyka poronienia. W tym celu kobiecie w ciąży przepisuje się terapię zachowawczą.
W każdym przypadku, jeśli podejrzewasz wyciek wody, należy natychmiast zwrócić się o pomoc lekarską.
Im szybciej to zrobisz, tym większe szanse na utrzymanie ciąży i urodzenie dziecka w terminie.
Płyn owodniowy to substancja, która zwykle nie ma koloru ani silnego zapachu. 97% to woda, która zawiera różnorodne składniki odżywcze: białka, sole mineralne. Również w płynie owodniowym po bliższym zbadaniu można znaleźć komórki skóry, włosów i alkaloidy. Ponadto według naukowców zapach płynu przypomina zapach mleka matki. Dlatego zaraz po porodzie sięga do piersi mamy.
Wypływ płynu owodniowego jest jedną z pewnych oznak, że poród już się rozpoczął. Jednak nierzadko zdarza się, że woda pęka wcześniej. I bardzo ważne jest, aby nie przegapić tego momentu, ponieważ płód może żyć bez nich tylko 12 godzin.
Jeśli wystąpią jakiekolwiek problemy z płodem, wody mogą zmienić kolor na zielony lub nawet brązowy. Jeśli przyszła mama zauważy wyciek ciemnej wody, powinna natychmiast wezwać pogotowie.
Jak wyglądają ścieki?
Zwykle, jeśli z matką i dzieckiem wszystko jest w porządku, woda wygląda jak zwykła woda. Bardzo często kobiety w początkowej fazie porodu idą pod prysznic, żeby ułatwić sobie ten poród, by nie zauważyć, że odeszły im wody, bo... na tle ogólnym będą całkowicie niewidoczne. W niektórych przypadkach po odejściu wód kobieta może odczuwać skurcze macicy, co sygnalizuje, że poród wszedł w nową fazę.
Często jednak zdarza się, że woda zaczyna wyciekać na długo przed rozpoczęciem porodu – czasem nawet na 2 dni wcześniej. W takim przypadku musisz bardzo uważnie monitorować wychodzącą kwotę. Na przykład uważa się, że zwykle może to być naturalne wypuszczenie cieczy w objętości około jednej łyżki stołowej. Czasami kobiety w ciąży mylą to nawet z nietrzymaniem moczu. Ta utrata płynu owodniowego jest całkowicie naturalna i nie powoduje żadnej szkody dla dziecka, zwłaszcza że woda została przywrócona.
Średnio ilość płynu owodniowego przed porodem wynosi 1,0-1,5 litra. Ich rola jest trudna do przecenienia: przyczyniają się do prawidłowego rozwoju płodu, chroniąc go przed uciskiem przez ściany macicy i zewnętrznymi wpływami fizycznymi.
Jeśli do porodu pozostało więcej niż trzy miesiące, a ilość wyciekającego płynu owodniowego przekracza normę, należy pilnie skonsultować się z lekarzem. Idealną opcją jest wezwanie karetki pogotowia. Przekroczenie normy może wskazywać na początek przedwczesnego porodu.
Jak się uspokoić
Jeśli martwisz się, że woda wycieknie, nie siedź w domu i nie bój się. Masz dwie opcje. Pierwszym z nich jest udanie się do lekarza na konsultację. Ginekolog przeprowadzi wszystkie niezbędne manipulacje i ustali, czy tak jest. Jeśli jesteś podejrzliwy i wydaje Ci się, że woda stale wycieka, oczywiście nie będziesz spieszył się z wizytą u lekarza. Aby nie zadręczać się po raz kolejny, wystarczy udać się do apteki i kupić specjalny test. Na zewnątrz jest dość podobny do tego, co robi się na samym początku ciąży. Badanie to dość dokładnie określa wyciek wody i pozwala przyszłej mamie zyskać spokój i pewność, że wszystko idzie dobrze i nic nie zagraża zdrowiu jej dziecka.